תחומי טיפול
מחלות בלוטת התריס
בלוטת התריס (נקראת גם בלוטת המגן או תירואיד, Thyroid) אחראית להפרשת הורמונים שאחראים על מגוון פעילויות בגוף כדוגמת חילוף החומרים, משקל ואף קצב הלב. היא נמצאת בחלק המרכזי-תחתון של הצוואר וצורתה כמעין ״פרפר״ – שמורכב מאונה ימנית, שמאלית וחלק צר מגשר שנקרא איסטמוס.
מצב בו נוצר חסר בהורמוני בלוטת התריס בגוף נקרא ״תת פעילות של בלוטת התריס״ או היפותירואידיזם. הוא מתבטא בעייפות, חולשה ועליה במשקל. המצב ההפוך בו הבלוטה מתפקדת ביתר, נקרא היפרתירואידיזם ומתבטא בירידה במשקל, דופק לב מואץ ואי סבילות לחום.
לאיזון תפקוד הבלוטה אחראים רופאים אנדוקרינולוגים וניתן לבצע זאת על ידי טיפול תרופתי, יוד רדיואקטיבי או ניתוח.
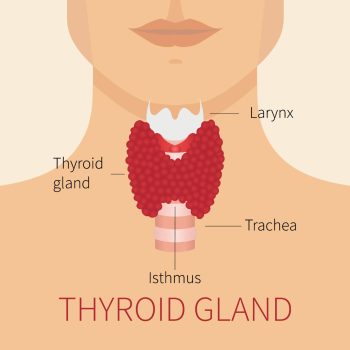
קשרים בבלוטת התריס
הינם גידולים או גושים בתוך רקמת הבלוטה שנמצאים בעשרות אחוזים מבני האדם בעולם. קשרים אלו עשויים להיות שפירים או ממאירים (סרטניים) אך לשמחתנו כ-5% בלבד מתגלים כממאירים.
במרבית המקרים, קשרים בבלוטת התריס מתגלים כממצא אקראי בבדיקה אחרת ולא ניתנים למישוש (לדוגמא MRI , CT או אולטרסאונד של הצוואר). לעיתים ניתן למשש מעין בליטה בצוואר ואם היא גדולה, היא עשויה אף לגרום אי נוחות בבליעה, תחושת לחץ בשכיבה ואף קושי בנשימה.
לאחר גילוי של קשרית בבלוטת התריס חשוב להשלים בדיקת אולטרסאונד, לפנות לאנדוקרינולוג ולהשלים בדיקות דם של תפקודי בלוטת התריס (הורמוני הבלוטה – TSH, T3, T4).
בדיקת אולטרסאונד נחשבת לבדיקה המיטבית בתחום זה והיא תורמת מידע חיוני כגון גודל הקשר, הימצאות מאפיינים סונוגרפיים חשודים לממאירות בקשר והאם יש בלוטות לימפה מוגדלות בצוואר.
בדיקה גופנית והדמיה בלבד אינם מספקים בכדי לדעת אם הקשרית היא שפירה או סרטנית. לצורך כך נעשית בדיקה ציטולוגית שנקראת FNA (fine-needle aspiration) – זו למעשה לקיחת דגימה מהקשרית על ידי מחט דקה תחת כיוונו של האולטרסאונד.
לפי ההנחיות העולמיות משנת 2015 בנושא, כלל אין צורך בניקור כל הקשרים שנראים שפירים באולטרסאונד או קשרים קטנים מאוד.
תשובת הבדיקה הציטולוגית הינה למעשה סולם מ-1 עד 6 שנקרא בטסדה (Bethesda) שמייצג את הסבירות שמדובר בקשר סרטני. כלומר, תשובה של בטסדה 2 משמעה סבירות גבוהה מאוד של קשר שפיר ובעליה הדרגתית עד לבטסדה 6 עם סבירות גבוהה מאוד לקשר סרטני (בטסדה 1 – לא אבחנתי).
לאחר שקילת כלל הנתונים כמו גיל, גורמי סכון, תסמינים, מראה הקשר באולטרסאונד ותשובת ה-FNA, יוחלט האם יש להמשיך לעקוב אחר הקשר או לנתח.
סרטן בלוטת התריס
בישראל מתגלים בכל שנה מאות מקרים חדשים של סרטן בלוטת התריס – הוא נפוץ יותר אצל נשים צעירות בגילאי 30-50, אנשים שנחשפו לקרינה מייננת בעברם (כמו בפיצוץ הכור הגרעיני בצ׳רנוביל או טיפולי קרינה אונקולוגיים) ולמי שיש רקע משפחתי או תסמונות גנטיות מסוימות.
קיימים 4 סוגים עיקריים של סרטן בלוטת התריס:
- סרטן פפילרי (Papillary thyroid cancer) – זהו הסוג הנפוץ ביותר (כ-85% ממקרי הסרטן), לרוב מופיע אצל נשים בגילאי 30-50, קצב גדילה איטי ובעל אחוזי החלמה וריפוי גבוהים ביותר.
- סרטן פוליקולרי (Follicular thyroid cancer) – זהו הסוג השני בשכיחותו (כ-10%), נוטה להופיע בגיל מבוגר יותר ונחשב אגרסיבי יותר מהפפילרי.
- סרטן מדולרי (Medullary thyroid cancer) – גידול נדיר יותר עם נטיה משפחתית ותורשתית.
- סרטן אנפלסטי (Anaplastic thyroid cancer) – הגידול הנדיר והאגרסיבי ביותר בבלוטת התריס. מופיע בגילאים מבוגרים יותר ומתפתח במהירות. לרוב מתגלה בשלב מתקדם ושאינו-נתיח.
הטיפול בסרטן בלוטת התריס הוא לרוב כירורגי – כריתת חלקית או שלמה של בלוטת התריס.
במרבית המקרים כיום הקשר הסרטני מתגלה כשהוא קטן (פחות מ-2 ס״מ) ואין צורך בכריתה שלמה של בלוטת התריס אלא את האונה הנגועה בלבד (lobectomy). במקרים מסוימים לדוגמא כאשר הקשר הסרטני גדול, כשבלוטות הלימפה בצוואר מעורבות בסרטן או במקרה של סרטן אגרסיבי יותר כמו המדולרי – מומלץ לבצע כריתה שלמה של בלוטת התריס.
חשוב לציין כי במקרים שהגידול התפשט לבלוטות הלימפה בצוואר, נעשית גם כריתה שלהן בנוסף לכריתה שלמה של בלוטת התריס (בתירה צווארית, Neck dissection).
במקרים מסוימים של סרטן פפילרי ופוליקולרי עם חשד גבוה לחזרת המחלה לאחר כריתה שלמה של בהבלוטה, ניתן לבצע טיפול משלים ביוד רדיואקטיבי. מטרתו להשמיד תאי סרטן שאולי נותרו בגוף לאחר הניתוח.
במקרים נדירים יש צורך להוסיף טיפולים תרופתיים ממוקדים לגידול או קרינה חיצונית לצוואר.
לאחר הניתוח יש לעיתים צורך בטיפול הורמונלי חליפי הן להחליף את תפקוד הבלוטה שנכרתה והן על מנת להוריד את הסיכוי לחזרת המחלה (הנפוצים: אלטרוקסין, יוטירוקס).
מחלות בלוטות יותרת-התריס (פאראתירואיד, Parathyroid)
בלוטות הפאראתירואיד אחראיות על משק הסידן בגוף – על ידי הפרשת הורמון שנקרא PTH שמעלה את רמת הסידן בגוף. לרוב מדובר בארבע בלוטות קטנות הנמצאות מאחורי הקוטב העליון והתחתון של כל אונה של בלוטת התריס. לעיתים מיקום הבלוטות משתנה והן עשויות להימצא במקומות אחרים בצוואר ואף בחזה העליון.
תופעת ההיפרפאראתירואידיזם (Hyperparathyroidism) בה רמת ההורמון PTH עולה בגוף, אינה נדירה והיא עשויה להתרחש כתוצאה ממספר גורמים. צורתה השכיחה ביותר נקראת היפרפאראתירואדיזם ראשוני והיא קורית כאשר הבלוטות עצמן מייצרות ביתר את ה-PTH שבתורו מביא לעליה ברמת הסידן בדם ולירידה ברמת הזרחן.
תופעת ההיפרפאראתירואדיזם הראשוני נפוצה יותר אצל נשים וביחוד מעל לגיל 50. לרוב היא מתגלה בבדיקת דם מקרית בה רמת הסידן גבוהה והמטופלים אסימפטומטיים. עם זאת, לעיתים רמת הסידן הגבוהה עשויה לגרום לחולשה, כאבי עצמות, אבני כליה, כאבי בטן ואף דכאון.
רוב מקרי ההיפרפאראתירואדיזם הראשוני נגרמים כאשר מתפתח גידול שפיר של בלוטת פאראתירואיד אחתparathyroid adenoma – .
שלב האבחון כולל השלמה של בדיקות דם וכן בדיקות הדמיה למיקום מדויק של האדנומה של בלוטת הפאראתירואיד. בדיקות אלו כוללות אולטרסאונד צוואר, בדיקת מיפוי שנקראת לרוב ״מיבי״ (קיצור של Sestamibi), בדיקת CT-4D ואף MRI.
הטיפול בהיפרפאראתירואדיזם ראשוני הוא לרוב ניתוחי – למטופלים סימפטומטיים ולמטופלים אסימפטומטיים אשר פיתחו פגיעה כלייתית, אוסטאופורוזיס, אשר ערך הסידן גבוה מאוד או צעירים מגיל 50.
גידולי בלוטות רוק (Salivary Gland Tumors)
בגופנו 3 זוגות של בלוטות רוק גדולות בכל צד של הראש: הגדולה ביותר נקראת בלוטת הפרוטיד (Parotid gland) הנמצאת קדמית לאוזן, השניה בגודלה היא בלוטת הרוק התת-לסתית (submandibular gland) והקטנה ביותר היא בלוטת הרוק התת-לשונית (sublingual gland). תפקידן להפריש רוק דרך צינורות לחלל הפה.
מרבית הגידולים בבלוטות הרוק הינם בבלוטת הפרוטיד ולשמחתנו, כ-80% מהם שפירים. הם מתגלים לרוב במישוש מקרי ואינם רגישים. סימנים שעשויים להחשיד לגידול סרטני כוללים רגישות במישוש הגוש (ללא עדות לזיהום!), גדילה מהירה שלו או שינוי בסימטרית הפנים.
האבחון יכלול ראשית אולטרסאונד צוואר ובלוטות רוק וכן דגימת הגוש ע״י מחט מונחית-אולטרסאונד FNA (fine-needle aspiration). בהמשך לפי הצורך, ניתן להשלים בדיקות MRI או CT צוואר.
הטיפול בגושים בבלוטות הרוק הוא ניתוחי במרבית המקרים – לגידולים הסרטניים וממאירים לפי תשובת ה-FNA אך גם לגידולים השפירים שחלקם עשויים לעבור התמרה ממאירה לאורך השנים, ליצור תחושת לחץ או להפריע מבחינה אסטטית.
סוגי גידולים:
- אדנומה פלאומורפית (Pleomorphic adenoma) – זהו הגידול השפיר הנפוץ ביותר בבלוטות הרוק, מופיע לרוב בבלוטת הפרוטיד. הוא נימוש כגוש נוקשה קדמית לאוזן או בזוית הלסת וגדל באופן איטי והדרגתי.
- גידול ע״ש וורטין (Warthin’s tumor) – הוא הגידול השפיר השני בשכיחותו, נוטה להופיע אצל גברים מעשנים, נימוש כגוש רך יחסית בזוית הלסת.
- קרצינומה מוקואפידרמואידית (Mucoepidermoid carcinoma) – הגידול הממאיר הנפוץ ביותר. עשוי להתבטא כגוש נוקשה בפרוטיד שגדל במהירות וגורם לשינוי בתנועת הפנים באותו צד.
סרטן בחלל הפה
סרטן בחלל הפה עשוי להופיע בשפתיים, לשון, חניכיים, מתחת ללשון, בחלק הפנימי של הלחיים ובלסתות.
הנגע הסרטני עשוי להיראות כמו פצע בשפה או פה שאינו מחלים, כגוש בפה ועשוי לגרום לכאב, דמם, קושי וכאב בבליעה או שיניים רופפות.
גורמי הסיכון לחלל הפה כוללים בראש ובראשונה שימוש בטבק (סיגריות, סיגרים, לעיסה), צריכת אלכוהול, חשיפה לשמש (סרטן בשפתיים) ודיכוי חיסוני.
רוב הסרטנים בחלל הפה הינם מסוג קרצינומה קשקשית – squamous cell carcinoma (SCC).
חשוב לפנות לבדיקת רופא במקרה של פצע בפה (כיב, גוש, אזור אדום מגורה או שטוח ולבן) שאינו מחלים כעבור שבוע-שבועיים!
האבחון כולל בדיקת רופא אא״ג מדוקדקת של כל חלל הפה והלוע, בדיקת סיב אופטי ובדיקת גושים צוואריים. בהתאם לרמת החשד, תבוצע ביופסיה מהנגע, בהרדמה מקומית.